TS. Phan Thị Hiền, "Nội soi thực quản - dạ dày - tá tràng trẻ em", NXB Y Học, 1/2019 (trang 164-180)
MỞ ĐẦU
Ở trẻ em, chảy máu do vỡ giãn tĩnh mạch thực quản chỉ chiếm khoảng 10-15% các trường hợp chảy máu tiêu hóa trên, nhưng thường nặng và đe dọa tính mạng [1, 2]. Tỷ lệ mắc bệnh và tử vong của tăng áp lực tĩnh mạch cửa do tắc nghẽn trong gan cao hơn so với tắc tĩnh mạch cửa [1]. Ngoài ra, cần tìm thêm các nguyên nhân khác gây chảy máu phối hợp như loét dạ dày hành tá tràng, bệnh Mallory-Weiss, bệnh dạ dày nặng do tăng áp lực tĩnh mạch cửa, búi tĩnh mạch lạc chỗ (giãn tĩnh mạch trực tràng, hỗng tràng) [2]. Ở các trung tâm đặc biệt dành cho các bệnh gan và ghép gan, tỷ lệ chảy máu do vỡ giãn tĩnh mạch thực quản cao hơn [1].
1. TIÊM XƠ QUA NỘI SOI
Chẩn đoán vỡ giãn bằng nội soi lên tới 50% trường hợp [1, 2]. Nội soi có thể thấy chảy máu thành tia, hoặc rỉ trên búi giãn, tuy nhiên, các dấu hiệu khác hay gặp hơn bao gồm nút tiểu cầu trắng dính tại búi giãn, cục máu đông dính trên thành tĩnh mạch dãn không mất khi bơm rửa [2], tĩnh mạch thực quản dễ dàng chảy máu khi bơm rửa nhẹ nhàng hoặc các búi tĩnh mạch dãn lớn, có máu trong dạ dày nhưng không tìm thấy tổn thương dạ dày tá tràng (1) hoặc mũi họng gây chảy máu. Vỡ tĩnh mạch là hậu quả của sự mất cân bằng giữa tăng áp lực tĩnh mạch cửa và sức bền của thành mạch [1, 2].
Tiêm xơ qua nội soi là phương pháp điều trị giãn tĩnh mạch thực quản ra đời sớm nhất, dựa trên nguyên lí đưa chất gây xơ vào tĩnh mạch thực quản để điều trị chảy máu cấp cũng như dự phòng chảy máu tái phát. Tỷ lệ biến chứng và tử vong của phương pháp này thấp hơn so với phẫu thuật. Điều kiện tối ưu là tiêm xơ qua nội soi được thực hiện sau 24 giờ, ngoài giai đoạn cấp cứu để giảm các nguy cơ biến chứng và gây mê nội khí quản để giảm nguy cơ hít vào phổi [1, 2].
1.1. Chỉ định
Mục tiêu của phương pháp xơ hóa là cầm máu tạm thời để đợi ghép gan, phá hủy hoàn toàn các búi tĩnh mạch và chặn luồng đi của tĩnh mạch cửa ngoài gan. Tiêm xơ dự phòng chảy máu tiên phát ở trẻ em còn nhiều tranh cãi và chưa thống nhất do số liệu trái ngược [3]. Do vậy, chỉ định chủ yếu của tiêm xơ tĩnh mạch thực quản bao gồm:
*Tiêm xơ cấp cứu để làm ngừng chảy máu do vỡ giãn tĩnh mạch thực quản được chỉ định khi:
- Đang có chảy máu tiêu hóa.
- Hoặc sau một số phương pháp nội khoa khác như: ép tại chỗ vỡ tĩnh mạch bằng các loại ống thông khác nhau, truyền vasopressine hoặc sandostatine không có hiệu quả [4].
*Tiêm xơ có chuẩn bị nhằm ngăn ngừa biến chứng vỡ tĩnh mạch thực quản đối với những bệnh nhân đã có xuất huyết được chỉ định khi:
- Thất bại điều trị bằng beta-blocquants.
- Chống chỉ định dự phòng bằng beta-bloquants [4].
- Phẫu thuật tạo shunt thất bại [3].
Nói chung, những bệnh nhân chưa có chảy máu thì không áp dụng các phương pháp xơ hoá, chỉ điều trị bằng beta-blocquants [4].
1.3. Chống chỉ định
- Sốc.
- Nôn máu tốc độ mạnh [3].
- Không tiêm xơ tĩnh mạch thực quản dự phòng chảy máu khi có phối hợp với giãn tĩnh mạch ở phình vị hoặc ở thân vị vì khi tĩnh mạch thực quản bị xơ hoá thì những tĩnh mạch ở dạ dày có nguy cơ vỡ cao, những tĩnh mạch ở dạ dày này khó xơ hoá hơn.
Lưu ý: Thể tích máu quá mức sẽ làm chảy máu nặng hơn [1] và nếu nôn máu nhiều cần đặt ống thông Blakemore [3]. Huyết sắc tố của các bệnh nhân gây chảy máu do vỡ giãn tĩnh mạch thực quản chỉ nên duy trì 8g/dl.
1.4. Dụng cụ và hóa chất
*Dụng cụ: kim tiêm nội soi 21 hoặc 23-25 gauge [3], bơm tiêm 50ml để bơm rửa, bơm tiêm 10-20ml chứa chất gây xơ.
*Chất gây xơ: có nhiều hóa chất được sử dụng để xơ hoá tĩnh mạch thực quản. Chất được sử dụng rộng rãi nhất ở châu Âu là polidocanol 1 đến 2% [3, 5], ngoài ra, còn có Ethanolamine [3], các loại khác ít được sử dụng.
*Bệnh nhân: Nhịn ăn uống, truyền octreotide, dùng kháng sinh dự phòng, gây mê nội khí quản [3].
1.5. Kỹ thuật
*Nguyên tắc :
- Trước tiên, phải tiến hành nội soi tiêu hóa trên để phân loại mức độ giãn tĩnh mạch thực quản, tìm các dấu hiệu vỡ của tĩnh mạch, tổn thương phối hợp gây chảy máu [2, 5].
- Tiêm xơ được thực hiện 7-10 ngày một lần, trong 3 lần liên tiếp, và sau đó 1 tháng/1 lần đến khi hết hoàn toàn búi giãn. Khoảng 80-95% bệnh nhân hết các búi giãn tĩnh mạch sau 4-6 đợt tiêm [1, 2, 3].
*Các kĩ thuật: tiêm cạnh búi giãn, tiêm trong búi giãn và tiêm kết hợp cả trong và cạnh búi giãn [1, 2, 3]. Vào thời điểm trước năm 2008, kĩ thuật được thực hiện nhiều nhất là tiêm trong búi giãn [1, 2].
Liều polidocanol là 2,5ml 1 mũi và tổng liều khoảng 10-12 ml [1, 2], không tiêm quá 0,4ml/kg. Ở trẻ bú mẹ, liều Ethanolamine 0,5ml, trẻ lớn có thể tiêm nhiều hơn, thậm chí đến 1,5ml nhưng tổng liều không quá 8ml/1 buổi tiêm [3].
- Cách tiêm: Tiêm cạnh búi giãn với liều 1-2 ml, tạo nên hình khối lồi, tiêm trong búi giãn với liều 2-3ml tạo nên hình trụ theo cột tĩnh mạch dãn [1]. Khi tiêm thấy hình ảnh bong bóng tại chỗ là do tiêm quá nông, phải tăng độ chếch của kim tiêm.
- Vị trí tiêm: Chỉ tiêm xơ được tĩnh mạch thực quản và tâm vị, không thể tiêm xơ được tĩnh mạch phình vị. Mũi tiêm đầu tiên ở vị trí sát phía trên đường Z, 3-6 mũi tiếp theo tạo vòng xoắn trong vòng 5cm cuối của thực quản [3], thường chỉ nên tiêm 3 mũi. Mũi tiêm đầu tiên sẽ nhằm vào tĩnh mạch đang chảy, sau đó là tĩnh mạch giãn lớn có nguy cơ cao gây chảy máu [3].
- Các bước tiêm [3, 6]:
+ Đẩy vỏ của kim tiêm xơ ra khỏi kênh can thiệp, áp sát vị trí cần tiêm.
+ Đẩy kim tiêm xơ ra khỏi vỏ chui vào tĩnh mạch và bơm chất gây xơ.
+ Rút kim vào trong vỏ và kéo vỏ vào kênh can thiệp.
+ Tiếp tục tiêm tại vị trí khác, số mũi tiêm tùy thuộc vào tình trạng và vị trí của các tĩnh mạch giãn.
+ Dấu hiệu nhận biết hiệu quả tiêm : Búi tĩnh mạch hoặc sát búi tĩnh mạch thay đổi màu sắc và sưng phồng. Tuy nhiên, không thể kiểm soát được chất gây xơ ở dưới, do vậy, chỉ tiêm trong giới hạn an toàn. Cần dự phòng chảy máu khi rút kim bằng cách sau khi tiêm đẩy máy nội soi vào dạ dày và hút sạch hơi trong dạ dày để đề phòng hội chứng hít.
- Nguy cơ tái diễn chảy máu tùy thuộc vào tiền sử đã phẫu thuật ghép gan hoặc tạo shunt từ 2% đến 26%. Tỷ lệ 10% cần được cân nhắc khi thực hiện vì tỷ lệ tái phát cao [1, 2] sau 1 năm hoặc chuẩn bị ghép gan [1]. Nguy cơ chảy máu tái diễn cao hơn ở bệnh nhân có bệnh lí gan và thấp hơn nhiều ở bệnh nhân bị tắc tĩnh mạch cửa. Tỷ lệ tái phát giãn tĩnh mạch sau tiêm xơ từ 8-31% [3].
1.6. Theo dõi và săn sóc sau tiêm xơ
- Điều trị hỗ trợ bằng các thuốc giảm bài tiết axít, các thuốc bọc niêm mạc như sucralfate [1, 2, 3] có tác dụng hỗ trợ làm liền ổ loét [1, 2].
- Theo dõi trong 24 giờ: Toàn trạng, tính chất phân, chất nôn, mạch, huyết áp, tinh thần, triệu chứng đau ngực... Bệnh nhân nằm bất động 24 giờ sau khi tiêm xơ, ăn chế độ lỏng và lạnh trong 1 ngày.
1.7. Biến chứng
- Tiêm xơ ở người lớn có tỷ lệ biến chứng và rủi ro cao. Khoảng 25-50% bệnh nhân có nuốt khó trong 12-48 giờ do đau, 10-15% các trường hợp sốt. Các hóa chất tiêm xơ có thể gây loét khoảng 17% các trường hợp, hóa chất tiêm xơ có thể gây tràn dịch màng phổi 1 hoặc 2 bên [2] và chảy máu nặng tái diễn [1, 2]. Tiêm xơ cấp cứu khi đang chảy máu có nguy cơ biến chứng cao hơn [3].
- Hẹp là biến chứng tiềm tàng chiếm khoảng 20-39% các trường hợp [1, 2] thường xuất hiện sau 5 tuần, đôi khi sau lần tiêm đầu tiên, do nồng độ cao của chất gây xơ như Polidocanol 3%. Tiêm cạnh búi giãn có nguy cơ cao hơn với biến chứng này và được điều trị bằng nong thực quản [2].
- Biến chứng nặng nhất là thủng lên tới 4% trước kia và 1,4% trong các nghiên cứu gần đây, thường xuất hiện vào ngày thứ 5-7 với biến chứng trung thất, rò thực quản màng phổi và rò thực quản khí quản. Tỷ lệ tử vong cao khoảng 50% các trường hợp [2]. Xử trí: hội chẩn ngoại khoa.
- Các biến chứng ít gặp hơn bao gồm nhiễm trùng máu, viêm phúc mạc nhiễm khuẩn, viêm màng não nhiễm khuẩn, abces não và liệt hai chi [1, 2].
Trong thời gian dài, tiêm xơ được coi là hiệu quả và là phương pháp duy nhất thay thế phẫu thuật tạo shunt ở trẻ em có tăng áp lực tĩnh mạch cửa. Ngày nay, phương pháp xơ hóa đã được thay thế bằng phương pháp thắt. Tuy nhiên, xơ hóa tĩnh mạch thực quản vẫn được chỉ định ở trẻ bú mẹ hoặc trẻ em dưới 5 tuổi [3].
2. NỘI SOI THẮT GIÃN TĨNH MẠCH THỰC QUẢN
Nội soi thắt tĩnh mạch giãn cũng bắt đầu áp dụng ở trẻ em trong những năm gần đây. Hạn chế của kĩ thuật này là do kích thước của các dụng cụ thắt lớn so với trẻ em tạo nên sự khó khăn khi đưa đầu xa của máy nội soi vào thực quản miệng [1, 2].
Nguyên lí: sử dụng các vòng cao su thắt vào các búi tĩnh mạch, gây thiếu máu hoại tử và do đó xơ hoá thành tĩnh mạch [4].
2.1. Chỉ định và chống chỉ định (giống như tiêm xơ)
Thắt tĩnh mạch thực quản có kĩ thuật đơn giản hơn, hiệu quả điều trị hết giãn tĩnh mạch nhanh hơn và tỷ lệ biến chứng thấp hơn so với tiêm xơ. Tuy nhiên, phương pháp thắt có tần xuất tái phát cao hơn và khó thực hiện khi búi giãn nhỏ. Khó khăn chính của kĩ thuật này là kích thước của dụng cụ, đầu thắt có đường kính lớn hơn đường kính ngoài của máy nội soi ít nhất 3mm. Do vậy, phương pháp này được khuyến cáo cho trẻ từ 4 tuổi trở lên, vì nguy cơ gây chấn thương khi đưa dụng cụ qua cơ thắt thực quản trên [3].
2.2. Dụng cụ
Thời kì đầu của kĩ thuật thắt, các nhà nội soi sử dụng loại súng bắn 1 phát. Loại này chỉ lồng được 1 vòng cao su, nên chỉ thắt được 1 búi tĩnh mạch trong 1 lần đưa máy soi vào thực quản, do đó nếu muốn thắt nhiều búi tĩnh mạch thì phả
.jpg)
Súng bắn nhiều phát bao gồm 01 đầu thắt và 01 tay quay. Đầu bắn này được cấu tạo bởi 2 hình trụ nối liền nhau, một hình trụ để lắp vào đầu máy nội soi và một hình trụ để lắp các vòng cao su kèm theo 01 dây dẫn, khi dây này được kéo căng bởi tay quay, các vòng cao su sẽ được bắn ra để thắt búi tĩnh mạch. Loại súng bắn này có thể thắt được nhiều búi tĩnh mạch mà chỉ cần 1 lần đưa máy soi vào thực quản, dễ thực hiện.
2.3. Kĩ thuật
.jpg)

Cách lồng súng bắn vào máy soi (súng bắn nhiều phát):
- Luồn dây dẫn qua kênh hoạt động của máy nội soi, đầu của dây sẽ được lồng vào trong rãnh của tay quay. Đẩy đầu máy nội soi vào đầu thắt và điều chỉnh đầu thắt sao cho dây dẫn ở vị trí 11-12 và 5-6 giờ, sau đó dùng tay quay cuộn dây dẫn theo chiều kim đồng hồ. Giữ căng dây vừa phải, đầu ngoài của dây sẽ được giữ căng bằng cách cố định vào tay quay (súng bắn nhiều phát) và chốt tay quay này vào lỗ ngoài kênh can thiệp của máy nội soi.
- Mục đích của phương pháp thắt bao gồm:
+ Giảm tối đa dòng máu đi tới búi giãn.
+ Tránh hẹp lòng thực quản đặc biệt ở trẻ nhỏ.
+ Không phải áp dụng thêm các phương pháp nội soi can thiệp nặng hơn để giải quyết hậu quả tai biến do phương pháp thắt gây ra và dự phòng tuột vòng [3].
Các bước thắt tĩnh mạch (9):
+ Tiến hành nội soi tiêu hóa trên để xác định búi giãn tĩnh mạch thực quản, (vị trí, mức độ chảy máu…) các tổn thương phối hợp tại dạ dày và tá tràng.
+ Đưa máy nội soi đã được gắn với súng bắn đi qua cơ thắt thực quản trên, giai đoạn này cần nhẹ nhàng, không vội vàng, đợi cơ thắt thực quản trên giãn nở để tránh gây rách do ouvertube có kích thước lớn và cứng đối với trẻ em.
+ Đặt ouvertube áp sát búi tĩnh mạch cần thắt. Vào thời điểm này, ouvertube tiếp xúc với búi giãn phải nhẹ nhàng và chắc chắn mà không gây sang chấn.
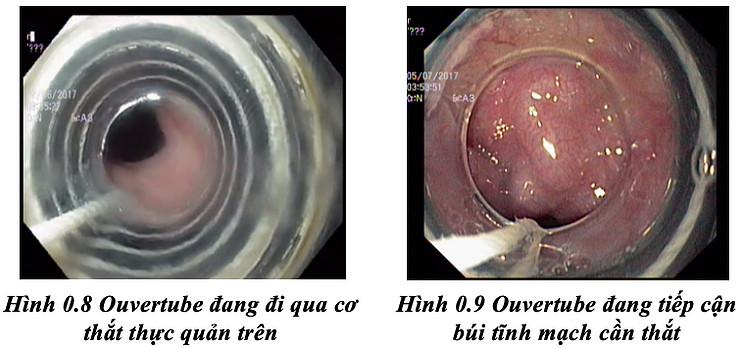
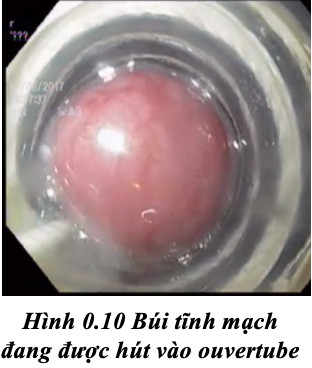
+ Tạo áp lực âm tương thích bằng cách hút từ từ búi tĩnh mạch vào trong vòng hình trụ. Khi không nhìn thấy búi giãn nữa (do búi giãn đã áp sát vào đèn nội soi), tiến hành quay tay quay để bắn 1 vòng theo chiều kim đồng hồ vòng ra thắt vào búi tĩnh mạch. Giai đoạn hút đóng vai trò quyết định sự thành công của kĩ thuật, áp lực hút cần phù hợp để không bị trượt và không hút quá mức búi giãn vào trong hình trụ sẽ gây ra loét sâu hoặc hẹp. Sau khi thắt, nếu niêm mạc trong búi thắt bị răn rúm, cần bơm hơi nhẹ để tháo bớt niêm mạc sẽ hạn chế được loét sâu.
+ Ngừng động tác hút và di chuyển đầu máy nội soi để xác định vị trí búi tĩnh mạch tiếp theo cần thắt. Không bơm quá căng hơi sẽ làm thực quản giãn nhiều và có nguy cơ gây tuột búi thắt trước đó.
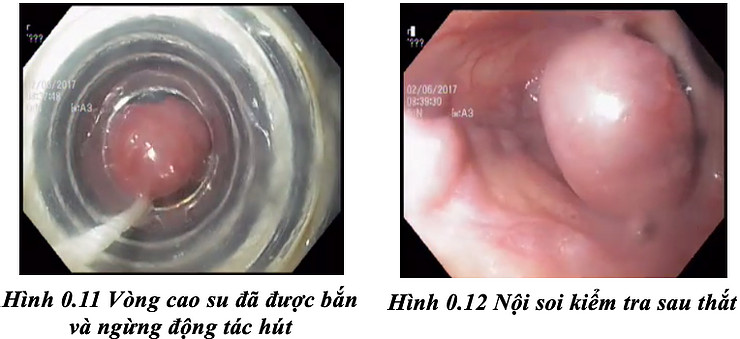
*Vị trí thắt. Vị trí thắt ban đầu thường ở búi tĩnh mạch xa nhất và sau đó vào các búi tĩnh mạch ở phía trên tạo vòng xoắn theo chu vi của thực quản lên cao dần, cách nhau 1-2cm. Mỗi lần có thể thắt từ 3-6 vòng tuỳ thuộc vào số lượng và kích thước các búi dãn, tuy nhiên ở trẻ nhỏ chỉ nên thắt từ 1- 3 vòng vì nguy cơ gây tắc thực quản bán phần, nuốt khó [3, 7] và loét. Nếu thắt nhiều vòng trong 1 lần có thể dẫn đến tổn thương loét sâu thực quản gây thủng.
*Trình tự thắt. Đợt đầu thắt vào các búi tĩnh mạch thực quản đang chảy máu hoặc có nguy cơ cao gây vỡ. Đợt sau thắt các búi tĩnh mạch còn lại.
Nội soi kiểm tra định kì sau 3-4 tuần và tiếp tục thắt đến khi hết hoàn toàn toàn các búi giãn tĩnh mạch thực quản [3]. Phương pháp thắt búi giãn tĩnh mạch có thể áp dụng ở dạ dày.
2.4. Theo dõi sau thắt và thời gian giữa các đợt thắt: giống như tiêm xơ.
2.5. Biến chứng
Thắt tĩnh mạch dễ thực hiện, tỷ lệ biến chứng thấp [1] và tỷ lệ thành công cao hơn so với tiêm xơ [2]. Ngoài ra, việc bóp nghẹt cơ học búi giãn gây viêm và chấn thương nhẹ. Biến chứng nặng chủ yếu do đầu thắt gây rách, thủng, tổn thương dạng lỗ của thực quản [1] và loét. Các tổn thương này có thể gây ra đau sau xương ức, nuốt đau hoặc nuốt khó [1, 3].
Cả tiêm xơ và thắt tĩnh mạch đều hiệu quả hơn khi kết hợp với các thuốc co mạch so với đơn thuần. Trái lại, sự kết hợp tiêm xơ và thắt tĩnh mạch không được khuyến cáo nếu tăng nguy cơ biến chứng so với các lợi ích đạt được [1].
Nội soi can thiệp vẫn đạt hiệu quả thấp hơn so với Xquang tạo cầu nối cửa chủ trong gan (kĩ thuật TIPS). Tuy nhiên, TIPS cũng chỉ là kĩ thuật hỗ trợ tạm thời trước khi ghép gan bởi vì nguy cơ tắc TIPS rất cao, cũng như biến chứng của các bệnh não sau đó [1].
3. GÂY TẮC TĨNH MẠCH THỰC QUẢN - DẠ DÀY
Kĩ thuật thắt búi tĩnh mạch phình vị có tỷ lệ tai biến cao như chảy máu không kiểm soát được và loét thủng. Kĩ thuật tiêm xơ không mang lại hiệu quả cao trong cầm chảy máu. Ngày nay, kĩ thuật tiêm keo búi giãn tĩnh mạch đã ra đời cho thấy hiệu quả cầm máu thường đạt được 96%. Mục đích là làm tắc hoàn toàn tất cả các nhánh của búi giãn. Tuy nhiên, các phương pháp phẫu thuật cũng có thể được ưu tiên hơn, đặc biệt ở trẻ nhỏ như kĩ thuật TIPS hoặc trong các tình huống lâm sàng nặng và phức tạp [8].
3.1. Chỉ định
- Giãn tĩnh mạch phình vị.
- Nhóm giãn tĩnh mạch thực quản mà dòng máu ở phần gần của dạ dày hướng về búi tĩnh mạch thực quản giãn.
Kĩ thuật tiêm chất keo như N-butyl-2-cyanoarylate (Histoacryl) gây tắc tĩnh mạch có hiệu quả cầm máu tức thì và dự phòng chảy máu muộn [8, 9].
3.2. Dụng cụ
- Máy nội soi chuẩn có kênh can thiệp 2,8mm.
- Siêu âm nội soi kiểm tra hướng đi của dòng máu (nếu có điều kiện thực hiện) để dẫn đường hướng tiêm và đánh giá hiệu quả của kĩ thuật tiêm [10]. Tuy nhiên, ở trẻ em kĩ thuật này đỏi hỏi sự khéo léo vì máy siêu âm nội soi có kích thước lớn dễ gây sang chấn và có thể gây chảy máu do làm vỡ các búi giãn rất nguy hiểm, do vậy, cần thận trọng.
- Kim tiêm nội soi, phải đảm bảo luôn luôn đóng để đảm bảo không bị rò rỉ chất kéo ra ngoài.
- Cầm kiểm soát quá trình đông máu trước khi chuyển sang tiêm mũi búi giãn tiếp theo [8].
3.3. Kĩ thuật
- Hòa 0,5ml N-butyl-2-cyanoarylate với 0,8ml Lipiodol trong một ống tiêm [8, 10].
- Thể tích tiêm tối đa là 1ml dung dịch đã trộn để giảm thiểu nguy cơ tắc mạch [8].
- Liều cho mỗi mũi tiêm trong búi giãn là 0,1-0,5ml dung dịch đã trộn cho thấy hiệu quả và an toàn [10].
- Tiêm một hoặc nhiều mũi trong búi giãn cho đến khi cầm chảy máu.
- Nội soi kiểm tra sau 4 ngày để xác định búi giãn đã hết và có thể tiêm nhắc lại nếu còn búi giãn [8].
Kết thúc quá trình tiêm, catheter kim tiêm KHÔNG ĐƯỢC rút vào trong kênh can thiệp của máy nội soi vì chất keo có thể đi theo vào kênh. Khi rút máy nội soi thì catheter kim vẫn thò ra ngoài và luôn được quan sát rõ để tránh tình trạng catheter chui vào kênh can thiệp. Sau khi máy nội soi và catheter ra ngoài, lấy kéo cắt 5cm cuối của catheter kim, sau đó kéo catheter không kim qua kênh can thiệp ra ngoài. KHÔNG BAO GIỜ được kéo catheter vào kênh can thiệp. Chất keo tràn ra ngoài đầu catether được cắt và vứt bỏ [8]. Để giảm thiểu việc tắc máy nội soi, có thể bơm dung dịch Lipiodol vào kênh can thiệp trước khi luồn catheter kim và bơm Lipiodol vào catheter ngay sau khi quá trình tiêm kết thúc. Các nguyên tắc này cần được tuân thủ nghiêm ngặt để dự phòng rủi ro với máy nội soi, đòi hỏi điều dưỡng phụ nội soi có kinh nghiệm.
3.4. Biến chứng
- Tắc mạch.
- Chảy máu tại chỗ, thường tự cầm.
- Chảy máu tái phát sớm hoặc muộn.
- Chất keo bị đẩy ra trong lòng ống tiêu hóa tại chỗ tiêm 86% dưới các dạng khác nhau như nhú, hình cầu... sau 1-2 tuần và sẽ tự biến mất trong khoảng 1 năm. Sự xuất hiện chất keo sau tiêm không liên quan đến thể tích Hystoacryl. Biến chứng chính của sự đẩy chất keo ra ngoài là tái chảy máu. Tiên lượng của người bệnh khi này phụ thuộc vào tình trạng nặng của bệnh gan.
- Niêm mạc phù nề và trợt nhẹ được quan sát thấy tại chỗ tiêm trong vòng 1 tuần.
- Mủ tĩnh mạch cửa.
- Tắc máy nội soi do sự rò rỉ của chất keo từ kim ra ngoài và phải vứt bỏ máy nội soi.
Ngoài ra, một phương pháp mới trong điều trị giãn tĩnh mạch phình vị là tiêm Thrombin vào búi giãn, tuy nhiên, kĩ thuật này chưa phổ biến trong Nhi khoa. Ở người lớn, tỷ lệ thành công của kĩ thuật là 92%, tiêm 1-4 đợt Thrombin, tổng liều triệt tiêu búi giãn là 10ml [8].
TÀI LIỆU THAM KHẢO
1. Victor LF (2008), “Gastrointestinal Endoscopy”, Pediatric gastrointestinal desase, 2(1), 1259-1348.
2. Mougenot J.F (2000), “Endoscopie digestive”, Gastroentérologie pédiatrique, (2), 664-685.
3. Gershman G (2012), “Therapeutic upper GI endoscopy”, Practical pediatric gastrointestinal endoscopy, (2), 82-103.
4. Đặng Kim Oanh (2008), “Các phương pháp nội soi điều trị giãn tĩnh mạch thực quản”, Nội soi tiêu hóa, (3), 112-127.
5. Gilger M.A., Lynette K (2008), “Upper Gastrointestinal Bleeding”, Pediatric gastrointestinal desase, 2(1), 1285-1290.
6. Phan Thị Hiền (2015), “Tiêm xơ tĩnh mạch thực quản”, Các qui trình kĩ thuật nhi khoa thường gặp, Nhà xuất bản Y học, 2, 422-423.
7. Phan Thị Hiền (2015), “Thắt tĩnh mạch thực quản”, Các qui trình kĩ thuật nhi khoa thường gặp, Nhà xuất bản Y học, 2; 424-425.
8. Thomson M (2012), “Endoscopic hemostasis of variceal bleeding with polymeric glue: indication, preparation, instruments and technique and complications of N-butyl-2-cyanoacrylate injection”, Pediatric gastrointestinal desase, 2(1), 152-155.
9. Phan Thị Hiền (2015), “Nội soi tiêm keo điều trị giãn tĩnh mạch phình vị”, Các qui trình kĩ thuật nhi khoa thường gặp, Nhà xuất bản Y học, 2; 410-411.
10. Oh SH, Kim SJ, Rhee et all (2015), “Endoscopic cyanoacrylate injection for the treatment of gastric varices in children”, World J Gastroenterol, 21(9), 2719–2724.
-
![[SÁCH] Nội soi Thực quản - Dạ dày - Tá Tràng trẻ em](https://noisoitieuhoanhi.org/admin/timthumb.php?src=img/upload/5b9259d197e2b71186a0407e42485eb9.jpg&w=80&zc=1)
[SÁCH] Nội soi Thực quản - Dạ dày - Tá Tràng trẻ em
15-05-2025 -
![[VIDEO] Nội soi cắt Polyp và kẹp clip trên mô hình đại tràng lợn](https://noisoitieuhoanhi.org/admin/timthumb.php?src=img/upload/323b3de0e1cd9619ae7a9b1440537309.png&w=80&zc=1)
[VIDEO] Nội soi cắt Polyp và kẹp clip trên mô hình đại tràng lợn
26-04-2021 -
![[VIDEO] Nội soi dạ dày và nội soi can thiệp trên mô hình dạ dày lợn](https://noisoitieuhoanhi.org/admin/timthumb.php?src=img/upload/79aa0edeee9084809f73e3ca38da0d19.png&w=80&zc=1)
[VIDEO] Nội soi dạ dày và nội soi can thiệp trên mô hình dạ dày lợn
26-04-2021 -
![[VIDEO] Nội soi đại tràng và tháo xoắn Alpha trên mô hình đại tràng lợn](https://noisoitieuhoanhi.org/admin/timthumb.php?src=img/upload/b973c3827ebc14bee3dfaedc6c00125a.png&w=80&zc=1)
[VIDEO] Nội soi đại tràng và tháo xoắn Alpha trên mô hình đại tràng lợn
26-04-2021
-

Điều chỉnh trong thực hành nội soi tiêu hóa ở trẻ em
26-04-2021 -

Đơn vị nội soi tiêu hóa Trẻ em
10-05-2021 -

Khuyến cáo của Hội Nội soi Tiêu hóa và Hội Tiêu hóa-Gan mật-Dinh dưỡng Nhi khoa Châu âu
26-04-2021 -

Đánh giá và xử trí giãn tĩnh mạch Thực quản ở trẻ em (Hướng dẫn của Hội Tiêu hóa-Gan mật-Dinh dưỡng Nhi khoa Vương Quốc Anh)
26-04-2021
Copyrights Thiet Ke Website by ungdungviet.vn







