TS. Phan Thị Hiền, "Nội soi thực quản - dạ dày - tá tràng trẻ em", NXB Y Học, 1/2019 (trang 71-90)
MỞ ĐẦU
Hình ảnh nội soi thực quản bất thường ở trẻ em phần lớn liên quan đến các bệnh lí đặc hiệu. Trong đó, phổ biến nhất là bệnh trào ngược dạ dày thực quản (TNDDTQ), đặc biệt ở trẻ bú mẹ. Bệnh này có thể gây ra viêm loét thực quản, thậm trí hẹp và ung thư thực quản, tuy nhiên rất hiếm gặp ở trẻ em. Bên cạnh đó, bệnh lí viêm thực quản do tăng bạch cầu ái toan cũng bắt đầu được quan tâm trong vài năm gần đây. Các bệnh lí khác hiếm gặp hơn như viêm thực quản nhiễm trùng .... Dị vật thực quản và tổn thương hẹp thực quản được nói kĩ trong phần nội soi can thiệp. Nhờ có kĩ thuật nội soi, các bệnh lí tổn thương thực quản đã được quan sát rõ, đồng thời với sinh thiết niêm mạc trong quá trình nội soi đã mang lại giá trị cao trong chẩn đoán cũng như theo đõi điều trị các bệnh lí này.
1. Viêm thực quản
1.1. Viêm thực quản do trào ngược
Viêm thực quản do trào ngược là tổn thương thực quản trên nội soi hay gặp nhất ở trẻ em. Trong y văn có nhiều cách phân loại viêm thực quản nhưng không có sự khác biệt đáng kể. Theo khuyến cáo của hội tiêu hóa và dinh dưỡng Nhi khoa Bắc Mỹ năm 2009 về viêm thực quản ở trẻ em, chỉ khi nào có rách trợt niêm mạc mới gọi là viêm thực quản [1]. Trong thực tiễn lâm sàng, nhiều trường hợp có tổn thương tối thiểu như phù nề xung huyết đỏ rực, các đám viêm lồi hoặc viêm giả mạc nhưng không có trợt. Vì vậy, tại Khoa nội soi của bệnh viện Nhi trung ương, chúng tôi ưu tiên áp dụng phân loại viêm thực quản do trào ngược của Hetzel-Dent hoặc phân loại Los Angeles cải tiến vì nó phù hợp hơn trong việc mô tả tổn thương chi tiết và ứng dụng vào điều trị lâm sàng. Báo cáo của Phan Thị Hiền và cộng sự năm 2014 cũng sử dụng phân loại này, kết quả cho thấy tỷ lệ viêm thực quản ở trẻ được chẩn đoán bệnh TNDDTQ là 64,7% [2].
.jpg)
Đối với người lớn, viêm thực quản được đánh giá chủ yếu dựa vào phân loại của Los Angeles và tổn thương thường nặng hơn [1].
Phân loại viêm thực quản do trào ngược theo Los Angeles:
- Độ N: Niêm mạc bình thường.
- Độ M: Tổn thương tối thiểu tại đường Z, không có trợt.
- Độ A: Có ít nhất một trợt niêm mạc riêng rẽ với chiều dài ≤5 mm.
- Độ B: Có ít nhất một trợt niêm mạc riêng rẽ với chiều dài ≥5 mm.
- Độ C: Các trợt niêm mạc nối tiếp với nhau và lan rộng < 75 % chu vi thực quản.
- Độ D: Các trợt niêm mạc lan rộng ≥75% chu vi thực quản [4].
.jpg)
Trong trường hợp TNDDTQ nặng có thể làm xuất hiện hình ảnh Mallory-Weiss thường xảy ra do trào ngược thứ phát, hiếm gặp ở trẻ em. Đây là tổn thương chảy máu thực quản gây ra rách niêm mạc, hậu quả của nôn ọe nhiều. Tổn thương này ở trẻ em cũng dễ xuất hiện hơn khi tăng áp lực tĩnh mạch cửa.
.jpg)
1.2. Viêm thực quản tăng bạch cầu ái toan
Viêm thực quản tăng bạch cầu ái toan có thể xuất hiện ở bất kì lứa tuổi nào, thường có tiền sử dị ứng của bản thân hoặc gia đình. Viêm thực quản do bạch cầu ái toan là bệnh lí học lâm sàng được đặc trưng bởi sự thâm nhiễm bạch cầu ái toan nổi trội ở niêm mạc thực quản gây nên các triệu chứng giống như bệnh trào ngược dạ dày thực quản, đặc biệt là biểu hiện nôn, chậm phát triển thể chất hay gặp hơn ở trẻ nhỏ và nuốt khó, nuốt nghẹn ở trẻ lớn và người lớn [6].
.jpg)
Điều trị chủ yếu dựa vào việc điều chỉnh chế độ ăn: tìm sữa công thức phù hợp ở trẻ nhỏ và loại trừ chế độ ăn nguy cơ dị ứng ở trẻ lớn. Các thuốc tại chỗ ít được áp dụng. Điều trị bằng thuốc như điều trị tại chỗ hoặc corticoid toàn thân ít được chỉ định hơn. Điều trị có thể mang lại đáp ứng tốt về lâm sàng và tế bào học nhưng triệu chứng và thâm nhiễm bạch cầu ái toan có thể tái diễn sau điều trị. Do đó, điều trị kéo dài sẽ kéo theo tác dụng phụ và phức tạp [6].
.jpg)
Viêm thực quản tăng bạch cầu ái toan được đặc trưng bởi hình ảnh nội soi có bất thường của thực quản bao gồm rãnh chạy dọc hoặc không liên tục niêm mạc, hình “giấy nhăn” của niêm mạc, gồ lên với các đốm và hoặc bài tiết nhày ở bề mặt niêm mạc, hoặc các vòng tròn giống khí quản (khí quản hóa), vòng Schatzki, hẹp, nếp gấp tạm thời của thực quản, dễ tổn thương và phù nề niêm mạc [6].
Nguyên tắc sinh thiết trong bệnh viêm thực quản tăng bạch cầu ái toan:
- Bệnh phẩm cần được bảo quản trong các dung dịch khác hơn là trong Bouin vì có thể sẽ làm giảm khả năng nhận dạng bạch cầu ưa axít.
- Mảnh sinh thiết cần được lấy cả ở niêm mạc thực quản xa và gần, cũng như vị trí niêm mạc có hình ảnh nội soi bất thường.
- Cuối cùng, cần sinh thiết dạ dày, tá tràng để tìm viêm dạ dày ruột tăng bạch cầu ái toan hoặc bệnh lí dạ dày ruột tăng bạch cầu ái toan khác như thuốc, kí sinh trùng và bệnh Crohn [6].
Đồng thuận gần đây của các nhà nội và nhi tiêu hóa về chẩn đoán là có trên 15 bạch cầu ái toan trong một vi trường (40x) trên ít nhất một mảnh sinh thiết mà không đáp ứng với điều trị thuốc ức chế bơm proton liều cao và hoặc đo pH thực quản bình thường. Bạch cầu ái toan thường được phát hiện trong biểu mô thực quản nhưng đôi khi có thể thấy ở trên bề mặt của niêm mạc, thường do hậu quả của áp xe bạch cầu ái toan và thường tìm thấy ở nơi có các đốm trắng hoặc giả mạc trắng trên bề mặt khi nội soi [6].
1.3. Viêm thực quản nhiễm trùng
Viêm thực quản nhiễm trùng là nguyên nhân chủ yếu trong các trường hợp nuốt đau, nuốt khó ở trẻ suy giảm miễn dịch. Các nhóm vi trùng thường gặp là nấm Candia Albicant, nhiễm cytomegalovirus hoặc nhiễm virus herpes. Nội soi kết hợp với chổi cọ lấy tế bào ở bề mặt niêm mạc, sinh thiết và cấy tổ chức là phương pháp chẩn đoán tốt nhất [6].
.jpg)
Phân loại mức độ nặng viêm thực quản do nấm (CE) theo Kodsi:
- Độ I (Ảnh A): rải rác các đốm trắng trên bề mặt niêm mạc, kích thước ≤2mm, không phù nề, không loét.
- Độ II (Ảnh B): Nhiều đốm đốm trắng trên bề mặt niêm mạc, kích thước >2mm không có loét.
- Độ III (Ảnh C): các mảng nhô cao nối với nhau thành hàng dọc.
- Độ IV (Ảnh D): tương tự độ III kèm theo niêm mạc dễ tổn thương và làm hẹp lòng thực quản.
- Ảnh E: Hình giống tấm thảm trắng với mảng trắng dày phủ kín toàn bộ niêm mạc thực quản và làm hẹp lòng thực quản
- Ảnh F: Nấm thực quản lan lên miệng và có thể lan vào đường thở [7].
Viêm thực quản do nấm có thể biểu hiện như các đám niêm mạc xung huyết được phủ trên bề mặt bởi các mảng màu trắng, màu kem dày như rắc lên hoặc che kín tập trung nhiều nhất ở thực quản xa [6], các mảng này bám chắc vào bề mặt niêm mạc. Chẩn đoán xác định nấm thực quản bằng soi tươi hoặc cấy mẫu bệnh phẩm lấy từ bàn chải cọ tế bào. Hình ảnh nội soi của viêm thực quản do Cytomegalo virus (CMV) có đặc trưng là các loét tạo vòng tròn được bao quanh bởi niêm mạc bình thường. Các loét sâu có thể tìm thấy ở thực quản giữa hoặc thực quản xa. Tế bào học là bạch cầu ưa kiềm, thể vùi ở trong tế bào, quầng trong suốt bao quanh nhân và nhiều hạt nhỏ là các thể vùi trong bào tương dương tính với axít Schiff [6].
Virus Herpes simplex có thể khởi đầu bằng các tổn thương herpes ở môi hoặc niêm mạc miệng, sau đó là nuốt đau hoặc nuốt khó. Chẩn đoán nội soi dựa vào các loét (giống loét dạng áp tơ của miệng) kèm theo bờ xung huyết và nổi gồ lên và đáy có màu xám hoặc màu vàng. Các loét này thường được thấy ở thực quản giữa hoặc thực quản trên. Trong trường hợp bệnh tiến triển, các loét trở lên rộng và nối liền với nhau có giả mạc vàng ở đáy. Sinh thiết để tiến hành kĩ thuật sao chép virus cần được lấy từ bờ ổ loét. Phân tích tế bào học phát hiện thể vùi trong tế bào điển hình Cowdry nhóm A, các tế bào khổng lồ, hình cầu và có bờ nhiễm sắc [6].
.jpg)
1.4. Viêm thực quản do chất ăn mòn
Mặc dù đã được cảnh báo, nhưng tai nạn do nuốt chất ăn mòn vẫn xảy ra, hay gặp nhất ở trẻ trên 5 tuổi hoặc do tự tử ở trẻ trên 10 tuổi. Dung dịch kiềm (nước tẩy quần áo) sẽ gây tổn thương tiên phát ở thực quản, axít mạnh có thể gây ra tổn thương lan tỏa ở dạ dày và tá tràng. Xút ăn da dẫn đến tình trạng hoại tử mủn rất nhanh với các tổn thương sâu (toàn bộ chiều dày thực quản). Tình trạng suy hô hấp do thủng thực quản là tình trạng viêm quanh thực quản và theo đó là viêm trung thất hoặc viêm phúc mạc là biến chứng nặng nhất xảy ra trong thời gian ngắn sau khi nuốt chất ăn mòn [6].
Tiên lượng gần và xa liên quan trực tiếp đến mức độ bỏng. Nếu không có tổn thương môi, miệng và họng thì vẫn không loại trừ được tổn thương của thực quản và dạ dày. Ngay sau khi bệnh nhân ổn định, cần tiến hành ngay nội soi tiêu hóa trên có gây mê để đánh giá tổn thương. Các tổn thương nhẹ ở bề mặt do hóa chất như xung huyết, phù nề kèm theo sự tróc tối thiểu của niêm mạc. Các tổn thương trầm trọng hơn có các mảng tróc và chảy máu, các đảo niêm mạc hoặc loét. Dấu hiệu để phát hiện bỏng thực quản nặng là sự có mặt của mảnh hoại tử hoặc các loét sâu. Phần lớn các trường hợp, niêm mạc thực quản vẫn quan sát thấy lòng ống, trong các trường hợp nặng thì thực quản bị co thắt lại kèm theo phù nề thành thực quản gây chèn ép và hẹp thực quản. Nội soi không có chỉ định hoặc nên hoãn trong trường hợp viêm thực quản nặng do chất ăn mòn [6].
Trẻ nuốt chất ăn mòn là axít và kiềm thường có tổn thương nặng hơn ở dạ dày và tá tràng, tăng nguy cơ thủng và bệnh lí xơ hóa dạ dày. Trẻ không có tổn thương hoặc tổn thương độ 1 có thể theo dõi tại nhà, khi tổn thương từ độ 2 trở lên phải nằm viện ít nhất 24-48 giờ [6].
Trường hợp bỏng mức độ vừa và nặng cần nhịn ăn đường tiêu hóa, nuôi dưỡng tĩnh mạch, điều trị kháng sinh phổ rộng và corticoid. Nong thực quản được chỉ định khi có hẹp [6], thường sau 1 tháng. Nếu hẹp loét kéo dài, điều trị nội khoa không đáp ứng, cần hội chẩn ngoại khoa và thực hiện phẫu thuật mở thông dạ dày cho ăn khi chưa có đủ điều kiện tạo hình thực quản.
Nội soi ống mềm có thể đi xuống dạ dày ngay cả trong trường hợp uống nhầm chất ăn mòn nặng nhưng phải rất thận trọng. Có nghiên cứu cho rằng trẻ không có triệu chứng thì không có nguy cơ biến chứng khi uống nhầm kiềm và hơn nữa, không cần nội soi kiểm tra. Tuy nhiên, phần lớn các tác giả nhận thấy nội soi sớm vẫn cần thiết để tiên lưọng tổn thương sau này. Mức độ tổn thương thực quản được đánh giá như sau:
.jpg)
Phân loại viêm thực quản do chất ăn mòn:
- Mức độ 0: Niêm mạc bình thường.
- Mức độ 1 (ảnh A): Niêm mạc xung huyết và phù nề.
- Mức độ 2: + 2a (ảnh B): Thực quản có trợt, loét nông, chảy máu và mảng trắng.
+ 2b (ảnh C): Tổn thương 2a sâu hoặc nối với nhau.
- Mức độ 3: + 3a (ảnh D): Nhiều tổn thương loét và các vùng hoại tử.
+ 3b (ảnh E): Hoại tử lan rộng [9].
Nếu tổn thương độ 3 hoặc độ 2 nhưng toàn bộ chu vi, tiến triển gây hẹp thực quản vào thời điểm 3-6 tuần sau, có chỉ định nong thực quản [10].
2. Dị sản niêm mạc thực quản
2.1. Barrett’s thực quản
Barrett’s thực quản là một biến chứng mạn tính do trào ngược kèm theo nguy cơ ác tính. Tuy nhiên, tổn thương này hiếm gặp ở trẻ em. Hội tiêu hóa Mỹ định nghĩa barrett’s thực quản là “Sự thay đổi của biểu mô thực quản của bất kỳ đoạn nào của thực quản mà có thể phát hiện trên nội soi và khẳng định có dị sản ruột khi sinh thiết niêm mạc thực quản và loại trừ dị sản ruột ở tâm vị”. Dị sản ruột dễ dàng tìm thấy khi có đủ số lượng mảnh sinh thiết và thời gian cắt lớp bệnh phẩm hợp lí [6].
.jpg)
Có 3 nhóm biểu mô có thể tìm thấy trong lòng thực quản và có thể có mặt ở cùng 1 bệnh nhân trào ngược dạ dày thực quản mạn tính. Tuy nhiên, chỉ có nhóm dị sản ruột có thể tiến triển đến loạn sản. Dị sản ruột được đặc trưng bởi sự thay đổi niêm mạc về hình thái, hóa mô giống như niêm mạc ruột non hoặc ruột già [6].
Các bệnh lí có thể kết hợp với Barrett’s thực quản như bại não, bệnh phổi mạn tính (đặc biệt là xơ hóa nang) và sau phẫu thuật mổ teo thực quản. Ở người lớn béo phì xuất hiện từ nhỏ có nguy cơ cao Barrett’s và ung thư thực quản. Chúng ta cần lưu ý, tổn thương Barrett’ lan theo chu vi thực quản dễ tạo ra sự nhầm lẫn với thoát vị trượt [6].
Khi nội soi nghi ngờ Barrett’ thực quản, cần sinh thiết ít nhất 4 mảnh ngẫu nhiên tại mỗi 1-2cm niêm mạc thực quản và thêm vào đó là các mảnh sinh thiết lấy từ bất cứ vị trí tổn thương nào của thực quản. Tuy nhiên, các nghiên cứu gần đây gợi ý các chất nhày axít có thể có mặt một cách bình thường ở biểu mô tuyến ở tâm vị và thực quản xa mà không liên quan đến dị sản ruột [6].
2.2. Đảo lạc chỗ niêm mạc dạ dày tại thực quản
Hình ảnh đặc trưng trên nội soi là một hay nhiều mảng lõm màu hồng sẫm hơn niêm mạc thực quản, mịn tại 1/3 trên của thực quản, ngay dưới cơ thắt thực quản trên, có thể gặp ở mọi lứa tuổi với tần xuất 1-18%. Bản chất là biểu mô tuyến ở tâm vị hoặc thân vị. Phần lớn, trẻ không có triệu chứng lâm sàng, tuy nhiên một số ít trường hợp có thể có viêm loét, thủng, dị sản, nuốt khó và thậm chí ung thư. Ngoài ra, trẻ có thể có biểu hiện ngoài đường tiêu hóa như ho, khò khè hoặc cơn như hen. Argon plasma là một phương pháp điều trị có hiệu quả [11].
.jpg)
3. Bất thường giải phẫu
3.1. Hẹp thực quản và co thắt tâm vị
Hẹp do trào ngược thường ngắn và ở phần thực quản xa. Trong trường hợp, không có hẹp thực quản có thể thấy sẹo màu trắng hình lưỡi liềm, bao quanh niêm mạc nhợt hoặc phù nề [6], hẹp thực quản thường gặp ở bệnh nhân trào ngược nặng đặc biệt là trẻ bại não [10].
Vòng schatski’s được coi như một hẹp ngắn của thực quản, nằm ngay trên đường Z và bao quanh là niêm mạc thực quản bình thường.
Chụp thực quản có cản quang ở trẻ nuốt khó khi ăn thức ăn rắn có thể phát hiện ra vòng schatski’s mà nội soi có thể không quan sát được [6].
Hẹp nặng thực quản giữa hiếm gặp, có thể là dấu vết của khí phế quản. Nhóm hẹp thực quản này thường đối xứng và dài hơn so với hẹp do viêm thực quản. Dấu hiệu gợi ý chẩn đoán trên nội soi là quan sát thấy các sụn trắng đục mà không thấy hình ảnh viêm [6].
Hẹp miệng nối sau phẫu thuật teo thực quản là biến chứng thường gặp ở trẻ em và là chỉ định thường gặp của nong thực quản ở trẻ em. Biểu hiện lâm sàng thường gặp là nôn trớ, nuốt khó. Xquang có hình ảnh hẹp thực quản tại miệng nối và giãn rộng trên chỗ hẹp.
Co thắt tâm vị là một bệnh lí rối loạn vận động thực quản tiên phát, được đặc trưng bởi không có nhu động thực quản xa và giãn nở một phần hoặc không hoàn toàn cơ thắt thực quản dưới. Lâm sàng biểu hiện nổi trội là nôn, nuốt khó, sụt cân và cũng có thể có đau ngực, nuốt đau, biểu hiện hô hấp hoặc trớ về đêm. Xquang không chuẩn bị thấy mức nước hơi ở thực quản, ít hơi trong dạ dày. Chụp thực quản cản quang có hình ảnh phần dưới của thực quản bị chít hẹp, phần trên giãn rộng, không có nhu động. Nội soi thấy tâm vị đóng kín.
3.2. Thoát vị khe hoành trượt qua lỗ thực quản
.jpg)
.jpg)
Biểu hiện nội soi của thoát vị hoành trượt qua lỗ thực quản là sự di chuyển về phía trên của đường Z từ 2cm trở lên so với cơ hoành. Chẩn đoán đòi hỏi phải chính xác vì khe hoành thay đổi theo nhịp thở: đóng ở thì hít vào và mở ở thì thở ra. Các cử động này không rõ ràng khi bệnh nhân được gây mê sâu và khó có thể phát hiện trong quá trình nội soi. Kĩ thuật quan sát tâm vị quặt ngược sẽ giúp định khu khe hoành và mối liên quan với đường Z một cách rõ ràng hơn [6]. Cần phải tiến hành chụp X quang cản quang thực quản-dạ dày để xác định chẩn đoán.
3.3. Hình ảnh túi thừa Zenker
Túi thừa Zenker thường gặp ở người già, trong trường hợp lành tính cũng làm giảm khả năng nuốt của bệnh nhân (cả thức ăn lỏng và đặc). Trong trường hợp túi thừa lớn gây co thắt cơ nhẫn hầu [13]. Bản chất là sự chui ra ngoài của lớp niêm mạc và lớp dưới niêm mạc tại chỗ nối hầu thực quản (tam giác Killian). Triệu chứng lâm sàng chủ yếu là nuốt khó và nôn. Điều trị chỉ được khuyến cáo khi có triệu chứng lâm sàng bằng phẫu thuật mở cơ nhẫn hầu [14]. Ngày nay, nội soi ống mềm có thể can thiệp điều trị túi thừa Zenker cho thấy hiệu quả và an toàn hơn phẫu thuật [13, 14].
Túi thừa nằm ngay ở thực quản cổ là nơi thức ăn bị ứ đọng dễ dẫn đến viêm và thủng. Do vậy, luôn luôn phải quan sát rõ thực quản trong quá trình đẩy máy nội soi vì nếu đẩy mạnh đầu ống vào túi thừa sẽ gây tai biến thủng.
.jpg)
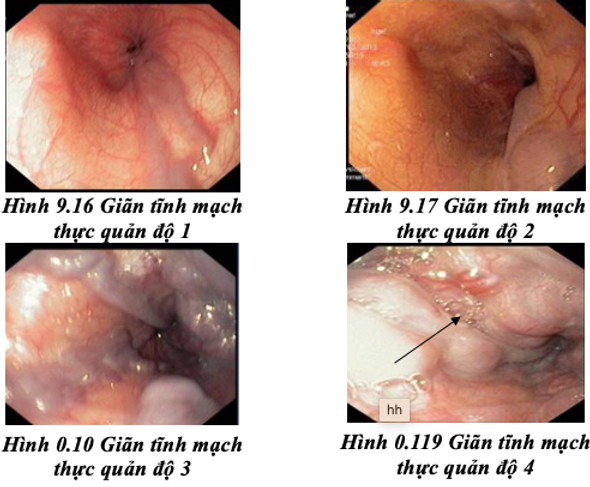
4. Giãn tĩnh mạch thực quản
Chảy máu do giãn tĩnh mạch thực quản là nguyên nhân hay gặp nhất trong chảy máu nặng ở đường tiêu hóa ở trẻ em và chiếm 1/3 trong tống số bệnh nhân tử vong liên quan đến xơ gan ở người lớn. Ngược lại, nguyên nhân giãn tĩnh mạch thực quản do tắc nghẽn tĩnh mạch cửa ngoài gan thường gặp hơn ở trẻ em. Nguy cơ tử vong của các bệnh nhân này là do vỡ giãn tĩnh mạch thực quản, suy chức năng gan, bệnh não do gan và nhiễm trùng [10].
Phân loại giãn tĩnh mạch thực quản 4 giai đoạn [10]:
- Giai đoạn I: tĩnh mạch thực quản giãn nhưng mất khi bơm hơi
- Giai đoạn II: tĩnh mạch thực quản giãn không mất khi bơm hơi nhưng không chiếm hết chu vi thực quản
- Giai đoạn III: tĩnh mạch thực quản giãn chiếm hết chu vi thực quản
- Giai đoạn IV: có vết đỏ trên tĩnh mạch giãn, báo hiệu nguy cơ chảy máu (giãn trên dãn, giãn tĩnh mạch màu đỏ hoa đào, giãn mao mạch).
5. Dị vật thực quản
Dị vật đồng xu hay gặp nhất (hơn 80%). Phần lớn các dị vật đều đi qua họng vào ống tiêu hóa và không gây ra vấn đề gì cho cơ thể. Một số ít trường hợp dị vật gây tắc nghẽn hoặc đâm xuyên, hay gặp nhất là thực quản cổ [10].
Lâm sàng của dị vật nguy hiểm thường cấp tính. Nội soi ống mềm là phương pháp tối ưu để can thiệp dị vật.
TÀI LIỆU THAM KHẢO
1. Vandenplas Y, Rudolph CD, Lorenzo CD et al (2009), “Pediatric Gastroesophageal Reflux Clinical Practice Guidelines”, Journal of Pediatric Gastroenterology and Nutrition, 49(4), 498-547.
2. Phan Thị Hiền, Nguyễn Gia Khánh, Nguyễn Thanh Liêm (2014), “Đánh giá kết quả điều trị bệnh trào ngược dạ dày thực quản ở trẻ em”, Tạp chí khoa học tiêu hóa Việt Nam, 35 (9), 2243-2249.
3. Goldani H, Nunes D, and Ferreira CT, (2012), “Managing gastroesophageal reflux disease in children: The role of endoscopy”, World J Gastrointest Endosc, 4(8), 339-346.
4. Mori A, Ohashi N, Yoshida A et al (2011,) “Unsedated transnasal ultrathin esophagogastroduodenoscopy may provide betterdiagnostic performance in gastroesophageal reflux disease”, Diseases of the Esophagus, 24, 92–98.
5. Na S, Ahn JY, Jung KW et al (2017), “Risk Factors for an Iatrogenic Mallory-Weiss Tear Requiring Bleeding Control during a Screening Upper Endoscopy”, Gastroenterology Research and Practice, 1-6.
6. Gershman G (2012), “Diagnostic upper gastrointestinal endoscopy”, Practical pediatric gastrointestinal endoscopy, (2), 41-81.
7. Nishimura S, Nagata N, Shimbo T et et al (2013), “Factors Associated with Esophageal Candidiasis and Its Endoscopic Severity in the Era of Antiretroviral Therapy”, PLoS One, 8(3), e58217.
8. Gershman G and Marvin Ament (2007), “Diagnostic Upper Endoscopy Technique”, Practical pediatric gastrointestinal endoscopy, (1), 60-101.
9. Park KS (2014), “Evaluation and Management of Caustic Injuries from Ingestion of Acid or Alkaline Substances”, Clinical Endoscopy; 47(4): 301-307.
10. Victor LF (2008), “Gastrointestinal Endoscopy”, Pediatric gastrointestinal desase, 2(1), 1259-1348.
11. Chong VH (2013), “ Clinical significance of heterotopic gastric mucosal patch of the proximal esophagus”, World J Gastroenterol, 19(3), 331–338.
12. Kahrilas PJ, Kim HC, and Pandolfino JE (2008), “Approaches to the Diagnosis and Grading of Hiatal Hernia”, Best Pract Res Clin Gastroenterol, 22(4), 601–616.
13. Repici A (2010), “Endoscopic Treatment of Zenker Diverticulum”, Gastroenterol Hepatol, 6(10), 628–630.
14. Bizzotto A, Iacopini F, Landi R et al (2013), “Zenker's diverticulum: exploring treatment options”, Acta Otorhinolaryngol Ital, 33(4), 219–229.
15. Law R, Katzka DA and Baron TH (2014), “Prespectives in clinical gastroenterology and hepatology: Zenker diverticulum”, clinical Gastroenterology and Hepatology, 12(11), 1773-1782
-
![[SÁCH] Nội soi Thực quản - Dạ dày - Tá Tràng trẻ em](https://noisoitieuhoanhi.org/admin/timthumb.php?src=img/upload/5b9259d197e2b71186a0407e42485eb9.jpg&w=80&zc=1)
[SÁCH] Nội soi Thực quản - Dạ dày - Tá Tràng trẻ em
15-05-2025 -
![[VIDEO] Nội soi cắt Polyp và kẹp clip trên mô hình đại tràng lợn](https://noisoitieuhoanhi.org/admin/timthumb.php?src=img/upload/323b3de0e1cd9619ae7a9b1440537309.png&w=80&zc=1)
[VIDEO] Nội soi cắt Polyp và kẹp clip trên mô hình đại tràng lợn
26-04-2021 -
![[VIDEO] Nội soi dạ dày và nội soi can thiệp trên mô hình dạ dày lợn](https://noisoitieuhoanhi.org/admin/timthumb.php?src=img/upload/79aa0edeee9084809f73e3ca38da0d19.png&w=80&zc=1)
[VIDEO] Nội soi dạ dày và nội soi can thiệp trên mô hình dạ dày lợn
26-04-2021 -
![[VIDEO] Nội soi đại tràng và tháo xoắn Alpha trên mô hình đại tràng lợn](https://noisoitieuhoanhi.org/admin/timthumb.php?src=img/upload/b973c3827ebc14bee3dfaedc6c00125a.png&w=80&zc=1)
[VIDEO] Nội soi đại tràng và tháo xoắn Alpha trên mô hình đại tràng lợn
26-04-2021
-

Điều chỉnh trong thực hành nội soi tiêu hóa ở trẻ em
26-04-2021 -

Đơn vị nội soi tiêu hóa Trẻ em
10-05-2021 -

Khuyến cáo của Hội Nội soi Tiêu hóa và Hội Tiêu hóa-Gan mật-Dinh dưỡng Nhi khoa Châu âu
26-04-2021 -

Đánh giá và xử trí giãn tĩnh mạch Thực quản ở trẻ em (Hướng dẫn của Hội Tiêu hóa-Gan mật-Dinh dưỡng Nhi khoa Vương Quốc Anh)
26-04-2021
Copyrights Thiet Ke Website by ungdungviet.vn







